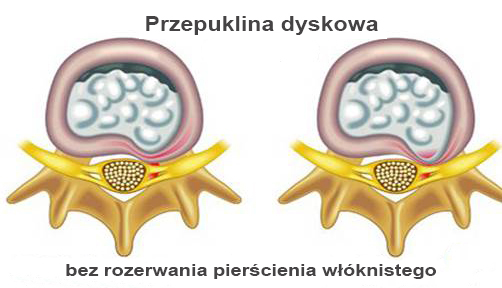
Przepuklina dysku lędźwiowego jest częstą przyczyną bólu pleców i korzeni nerwowych nóg.
Dysk ma właściwości ciasnej przestrzeni hydraulicznej: jądro miażdżyste otoczone stosunkowo nieelastycznym pierścieniem włóknistym i litymi płytkami końcowymi kręgów.
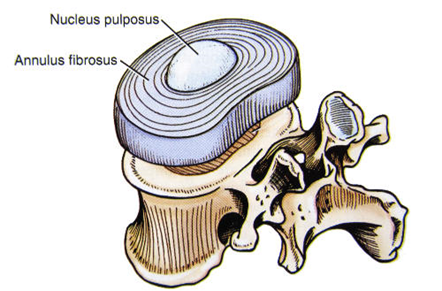
Niewielki zmniejszenie objętości będzie skutkować dużym zmniejszeniem ciśnienia.

Wypukły pierścień i zawarta w nim przepuklina krążka międzykręgowego mogą uciskać pobliski korzeń nerwowy wychodzący, który przez otwór wylotowy (neuroforamen) opuszcza kanał kręgowy; co może powodować ból i objawy neurologiczne. Przezskórną laserową dekompresję dysku (PLDD) uznano za skuteczną alternatywę dla mikrodiscektomii w leczeniu zamkniętych przepuklin krążka lędźwiowego. Odparowanie małej objętości jądra miażdżystego oraz termiczne obkurczenie, zmniejszają ciśnienie wewnątrz-dyskowe i ucisk na nerw. Leczenie dyskopatii

PLDD jest skuteczną minimalnie inwazyjną techniką do redukcji przepuklin dyskowych. Jej działanie polega na:
- zredukowaniu ciśnienia wewnątrz dysku co zmniejsza ucisk na korzeń nerwu,
- termicznym zniszczeniu receptorów bólu wewnątrz-dyskowych co zmniejsza ból pochodzący z dysku.
Pierwszy zabieg PLDD został wykonany w 1986r. przez Petera Ascher’aa i Daniela Choy’a na Oddziale Neurochirurgii, na Uniwersytecie w Graz w Austrii, laserem Nd:YAG 1064nm. FDA w 1991 r zatwierdziła również stosowanie PLDD w Stanach Zjednoczonych.
Przebieg zabiegu PLDD
Kwalifikacja pacjentów
Kwalifikacja pacjentów jest kluczowym elementem leczenia dyskopatii. Leczeni są tylko pacjenci z wpukleniem dysku udokumentowanym za pomocą MRI, z zachowaniem ciągłości z dyskiem macierzystym, z objawami neurologicznymi:
- obecność bólów w nodze silniejszych niż w pośladkach/plecach,
- pozytywny test uniesienia wyprostowanej nogi,
- zmniejszona wrażliwość, normalna reakcja motoryczna i odruch ścięgna,
- po 6 tygodniach nieskutecznej terapii konwencjonalnej.
Przygotowanie do zabiegu
Przed zabiegiem:
- szczegółowy wywiad,
- badanie ortopedyczne/neurologiczne,
- CT/MRI,
- dyskografia z kontrastem.
Pacjenta układa się w pozycji twarzą w dół, z poduszką pod brzuchem w celu zmniejszenia lordozy lędźwiowej i otwartej tylnej przestrzeni dyskowej.
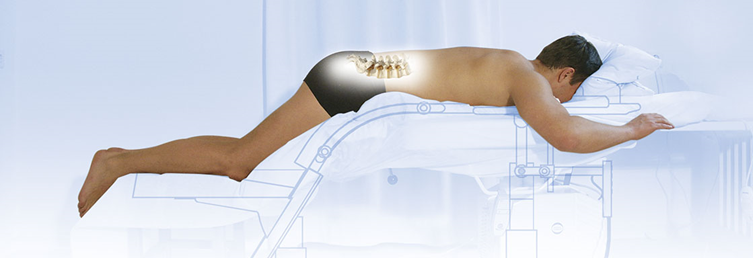
Znieczulenie: lokalne (1% lignokaina) z łagodnym środkiem uspokajającym; zabieg w stanie wybudzenia z zachowaniem komunikacji głosowej (zabezpieczenie przed nieodwracalnym uszkodzeniem korzenia nerwu). Monitorowanie funkcji życiowych (ciśnienie krwi, EKG, saturacja).
Etapy zabiegu
Igła kręgowa wprowadzana jest pod kontrolą fluoroskopową (RTG z ramieniem typu C) lub tomografu CT. Dojście do dysku: przezskórne; tylnoboczne. Miejsce nakłucia na wysokości środka dysku z przepukliną.
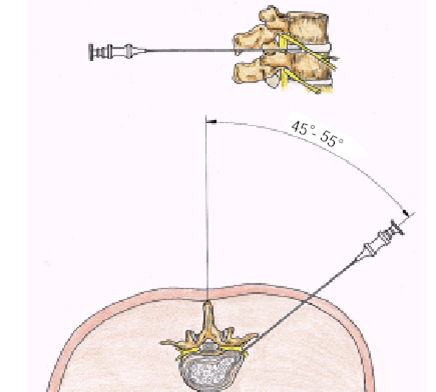
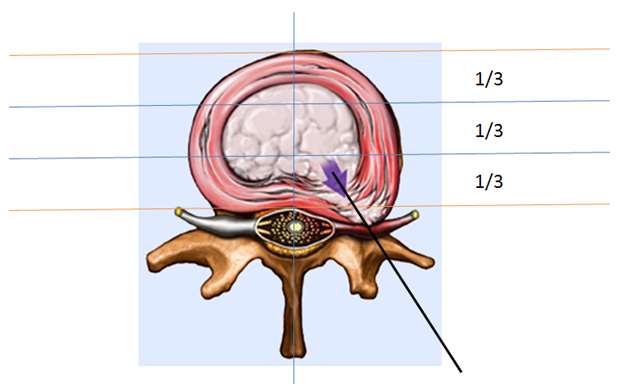


Poprzez kanał roboczy igły po usunięciu mandrynu wprowadza się cienki światłowód, którym dostarczane są przez określony czas, krótkie impulsy światła lasera. Produkty odparowywania ulatują poprzez kanał igły wokół światłowodu. Średni czas zabiegu 30min.
Wybór lasera
Aby ograniczyć obrażenia termiczne idealne naświetlanie laserem powinno charakteryzować się wysokim współczynnikiem absorpcji wody i niskim przenikaniem do tkanek. Długość fali lasera diodowego 1470 nm jest absorbowana przez wodę 40 razy skuteczniej niż długość fali 980 nm. W „Percutaneous Laser Disc Decompression (PLDD) for the Treatment of Contained Lumbar Disc Herniation” (Roberto Gazzeri 1, Susanna Tribuzi 1, Marcelo Galarza 2, Felice Occhigrossi, Surg Technol In. 2022 Oct 21:41:sti41/1639) przedstawiono wyniki badań oceny skuteczności i bezpieczeństwa PLDD przy użyciu lasera diodowego 1470 nm. Dokonano retrospektywnego przeglądu danych klinicznych 27 pacjentów z bólem korzeniowym, u których w ciągu 12 miesięcy wykonano PLDD w celu leczenia ograniczonej przepukliny dysku lędźwiowego. Laser diodowy 1470 nm w porównaniu z laserem 980nm wytwarza mniejsze lokalne zmiany, ale większe w tkankach wokół jądra miażdżystego. Wyższe powinowactwo do wody zmniejsza tworzenie się strefy karbonizacji, co skutkuje mniejszym uszkodzeniem termicznym sąsiadującej tkanki nerwowej. Laser diodowy Leonardo®Mini 1470

Według kryteriów MacNab po 6 miesiącach obserwacji nastąpiła poprawa w 85,2% przypadków. Ból zmniejszył się z VAS 8,1 przed operacją do VAS 3,1 po operacji.
W literaturze międzynarodowej nie ma zgody co do idealnej długości fali. Uzyskane wyniki potwierdzają, że PLDD z wykorzystaniem lasera diodowego 1470 nm jest bezpieczną i skuteczną techniką małoinwazyjną u pacjentów z bólem korzeniowym związanym z przepukliną krążka międzykręgowego. Laser diodowy Leonardo® 1470
Długoterminowe wyniki terapeutyczne przedstawiono w „The Long-term Effects of Percutaneous Laser Disc Decompression (PLDD) Treatment on Lumbar Disc Protrusion: A 2-Year Follow-up” ( Masoud Hashemi1 , Mani Falsafi2 , Mohammad Reza Razzaghi3 , Payman Dadkhah1 , Mehrdad Taheri1 , Mohammad Hossein Delshad3*, Alireza Zali4 J Lasers Med Sci 2020 Autumn;11(4):427-432).

Wyniki dotyczyły 40 pacjentów leczonych PLDD z przewlekłym bólem krzyża spowodowanym wysunięciem krążka międzykręgowego. Liczba kobiet była większa niż mężczyzn oraz liczba pacjentów powyżej 40 roku życia była większa niż pacjentów poniżej 40 roku życia. Najczęstszą lokalizacją PLDD dwupoziomowego były L4-S1 i L3-L5, a najczęstszą lokalizacją PLDD jednopoziomowego były L5-S1 i L4-L5. Poziom bólu i niepełnosprawności funkcjonalnej dwa lata po PLDD wykazały znaczną poprawę. Nie stwierdzono istotnej różnicy w łagodzeniu bólu i niepełnosprawności w różnych grupach BMI. Jednakże poziom bólu i niepełnosprawności znacznie się poprawiły u pacjentów w wieku poniżej 40 lat. U żadnego z pacjentów nie wystąpiły powikłania związane z zabiegiem. Wyniki te są zgodne z wynikami uzyskanymi z niektórych wcześniej przeprowadzonych badań.
Wskaźnik sukcesu klinicznego PLDD w badaniu wyniósł 87,5%. Zdaniem autorów wysoki wskaźnik powodzenia PLDD w badaniu wynikał z właściwego doboru kandydatów do zabiegu PLDD, zastosowania prawidłowej techniki oraz odpowiedniego typu lasera.
W badaniu, zgodnie z dokumentacją pacjentów zastosowano następujące kryteria wyboru pacjentów:
- odpowiednie leczenie zachowawcze przed PLDD
- silniejszy ból nóg niż ból pleców
- wysunięcie dysku bez pęknięcia,
- przewlekłe ból krzyża utrzymujący się dłużej niż trzy miesiące, niewydolność nieinwazyjnej metody leczenia,
- deficyty neurologiczne,
- brak niestabilności segmentowej,
- zachowanie ponad 75% wysokość dysku
- brak problemów psychiatrycznych.
Zalecenia po zabiegu
- Ubrania zabezpieczające – przez 3-4 tygodnie
- Brak długotrwałego siedzenia, stania, unikanie ciężkich prac
- Niesterydowe leki przeciwzapalne wg potrzeb
- Wielokierunkowa fizykoterapia po 5-6 tygodniach od zabiegu

Zalety PLDD
- Minimalna inwazyjność – małe nacięcie, minimalne naruszenie mięśni, kanału kręgowego i przestrzeni nadtwardówkowej
- Nie wymaga znieczulenia ogólnego – mniejsze ryzyko uszkodzenia nerwu, większe bezpieczeństwo
- Brak ryzyka powstania zwłóknień lub blizn
- Brak długotrwałej hospitalizacji – krótki czas obserwacji po zabiegu (4godz.) „chirurgia jednego dnia”
- Znacznie krótszy czas rehabilitacji
- Znacznie mniejsza ilość komplikacji w porównaniu do zabiegów otwartych – nie powoduje powstawania blizn ani niestabilności kręgosłupa
- Mniejsza ilość nawrotów
- Zabieg jest powtarzalny i nie wyklucza otwartego zabiegu o ile taki jest później konieczny
- Bardzo dobra akceptacja zabiegu przez pacjentów

